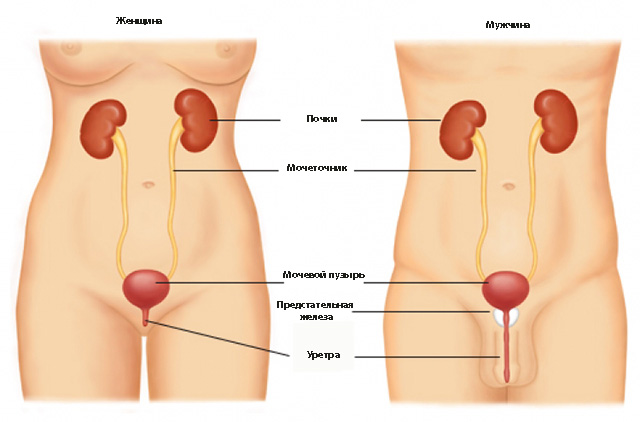
ПОЧКИ
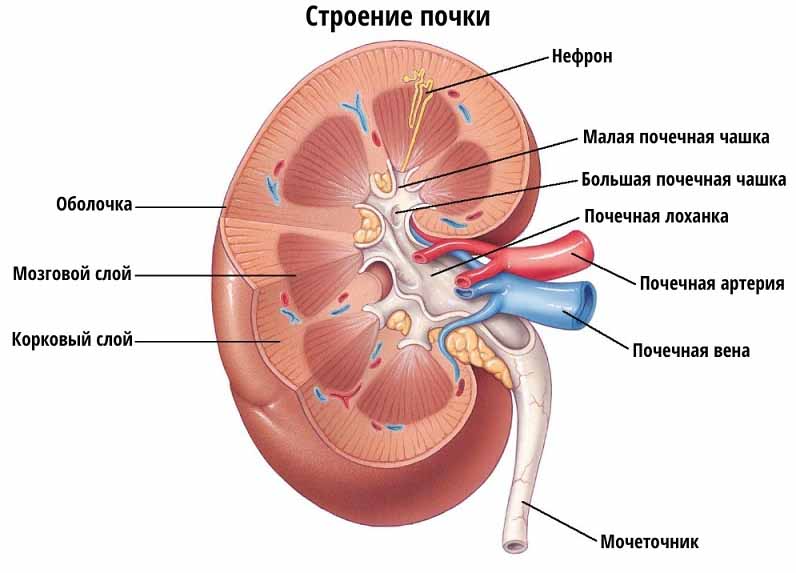
Почка – Парный орган бобовидной формы. Располагается забрюшинно на задней стенке брюшной полости. Почка имеет бобовидную форму, размером около 11 ×6 см, покрыта капсулой из плотной волокнистой соединительной ткани и окружена жировой тканью.
На медиальном крае почки находятся ворота почки, которые продолжаются в пространство внутри почки – почечную пазуху. В ворота почки входят почечная артерия и нервы, выходят почечная вена, лимфатические сосуды и мочеточник. В почечной пазухе находятся почечная лоханка, сосуды, нервы и жировая ткань.
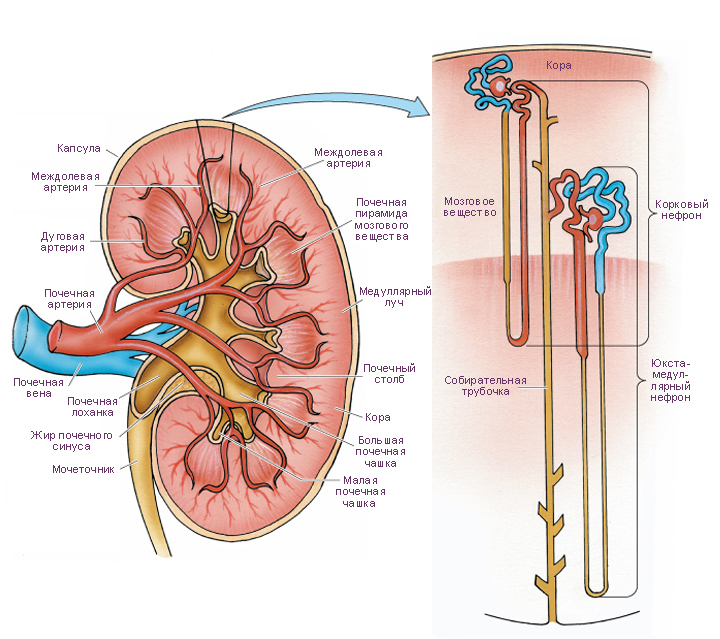
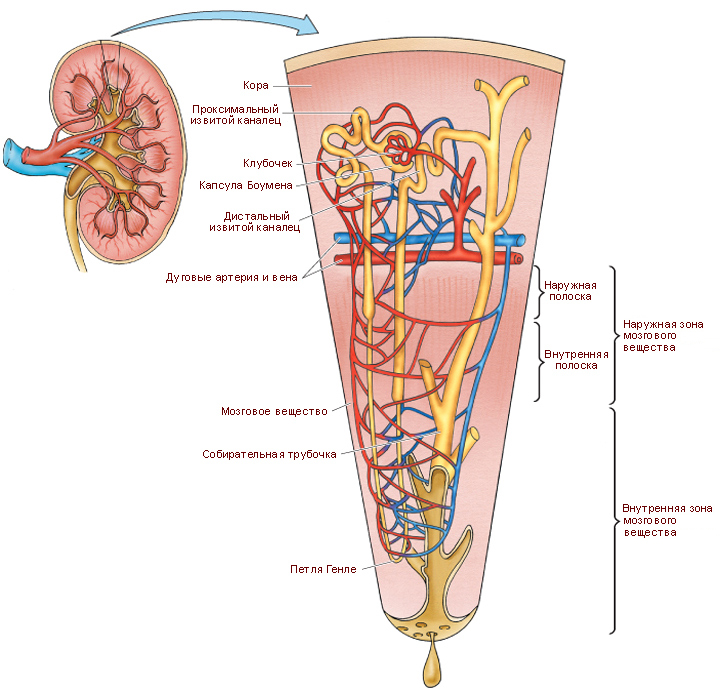
Паренхима почки на фронтальном срезе представлена поверхностно расположенным корковым веществом почки и лежащим кнутри от него мозговым веществом. Корковое вещество – это участок паренхимы почки, лежащий под капсулой. В корковом веществе располагаются почечные тельца, проксимальные и дистальные извитые канальцы, перитубулярные капилляры и мозговые лучи – участки мозгового вещества, вдающиеся в корковое вещество. Участки коркового вещества, проникающие в мозговое, называются почечными столбами (Берти́ниевы колонны), внутри которых проходят междолевые сосуды.
Мозговое вещество состоит из 8-18 почечных (мозговых) пирамид, основание которых обращено к корковому веществу, а вершина (почечный сосочек) направлен в сторону почечной пазухи. В мозговом веществе располагаются собирательные трубочки и сосочковые протоки, петля Генле и прямые сосуды. Сосочковые протоки открываются на вершине почечного сосочка, которую чашеобразно охватывает малая чашечка, в которую собирается моча из каждой доли. Из соединения нескольких малых чашечек образуется большая чашечка. Из слияния нескольких больших чашечек формируется расширенная полость – почечная лоханка, которая продолжается в мочеточник.
Каждая доля почки состоит из одной пирамиды мозгового вещества, прилежащего к ней участка коркового вещества, и ограничена по бокам почечными столбами.
Почечная доля состоит из множества почечных долек, каждая из которых включает мозговой луч в середине (содержит собирательные трубочки и прямые канальцы нефрона), нефроны по бокам и ограничена междольковыми сосудами. Здесь происходит фильтрация крови и образование мочи, её выведение по системе собирательных трубочек и сосочковых протоков в малые чашечки.
Кровоснабжение почки
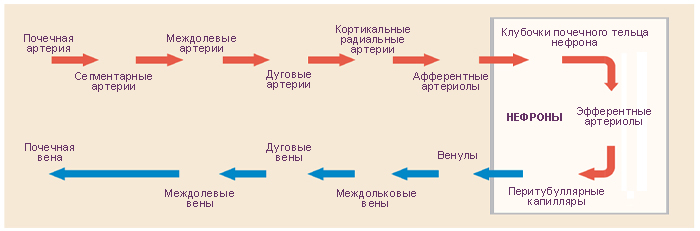
Кровь в почку поступает по почечной артерии (ветвь брюшной части аорты, входит в почку через ворота). Почечная артерия делится на переднюю и заднюю ветви, те, в свою очередь, на несколько сегментарных артерий. Все эти сосуды находятся в пазухе почки.
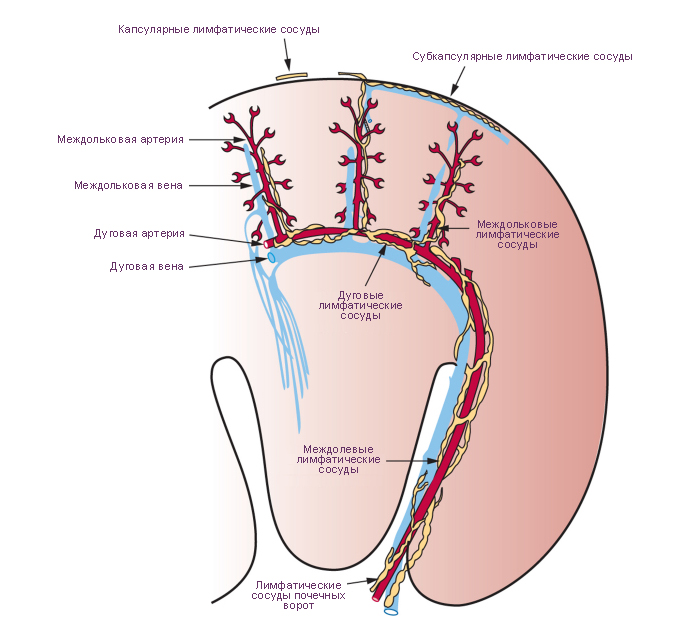
Сегментарные артерии на уровне мозгового вещества делятся на междолевые артерии (проходят между пирамидами в почечных столбах). Междолевые артерии соединяются друг с другом дуговыми артериями, которые проходят на границе между мозговым и корковым веществом. От дуговых артерий в корковое вещество отходят междольковые артерии, они поступают в корковое вещество между мозговыми лучами и залегают между соседними дольками.
От каждой междольковой артерии отходят множество приносящих артериол. Приносящие артериолы делятся, формируя первичную капиллярную сеть (капиллярный клубочек) в корковом веществе. Кровь из капиллярного клубочка поступает в выносящую артериолу, которая снова делится и образует вторичную капиллярную сеть: выносящие артериолы корковых нефронов ветвятся и образуют перитубулярную сеть капилляров, в которые из канальцев почки выводятся реабсорбированные вещества (затем перитубулярные капилляры сливаются и формируют звездчатые вены); выносящие артериолы юкстамедуллярных нефронов дают начало множеству прямых капиллярных петель (прямые сосуды), которые спускаются в мозговое вещество и впадают в прямые венулы. Капилляры вторичной капиллярной сети, помимо выполнения специфических функций почки, питают ткань почки.
Имея представление о ветвлении почечной артерии, можно понять процесс поступления крови в капилляры, которые играют важную роль в механизме образования мочи. Отток крови из капилляров вторичной капиллярной сети происходит в звездчатые вены (корковые нефроны) или прямые венулы (юкстамедуллярные нефроны), затем в междольковые вены – дуговые вены – междолевые вены – сегментарные вены – почечную вену – нижнюю полую вену.
Мочевыводящие пути
Мочеточники, мочевой пузырь и мочеиспускательный канал образуют мочевыводящие пути. За исключением определенной части мочеиспускательного канала, мочевыводящие пути выстланы переходным эпителием.
Функции мочевой системы
В почках происходит:
очищение крови от азотистых и других продуктов метаболизма путем фильтрации крови и экскреции (выведения) водорастворимых продуктов метаболизма;
реабсорбция питательных веществ (аминокислоты, глюкоза и пептиды), а также ионов (Na⁺, CL⁻, Ca²⁺, POᶾ¯) и воды для поддержания гомеостаза крови;
поддержание кислотно-основного равновесия и водного баланса;
регуляция артериального давления (АД) путем выработки ренина. Ренин вырабатывается при снижении кровотока через почки и способствует преобразованию ангиотензиногена (белка плазмы крови) в активный ангиотензин II, повышающий АД;
секреция эритропоэтина, гормона, который стимулирует образование эритроцитов в красном костном мозге;
активация стероидного прогормона витамина Д3 в активную форму гормона (необходим для всасывания кальция в кишке).
Результатом деятельности почек является образование мочи, с которой удаляются из организма токсичные продукты метаболизма. Начальным этапом образования мочи является фильтрация крови в почечном тельце – образуется первичная моча. Далее происходит реабсорбция (обратное всасывание) из первичной мочи ионов, мелких белковых молекул, питательных веществ и воды путем их возвращения в кровь из канальцев нефрона. Некоторые вещества попадают в мочу путем секреции из капилляров вторичной капиллярной сети в канальцы нефрона. В результате реабсорбции и секреции из первичной мочи образуется вторичная моча, которая выносится из почек по мочеточникам, собирается в мочевом пузыре, и далее по уретре выводится наружу.
НEФРОН
Нефрон – структурно-функциональная единица почки. Каждый нефрон состоит из почечного тельца, проксимального извитого канальца, петли Генле и дистального извитого канальца.
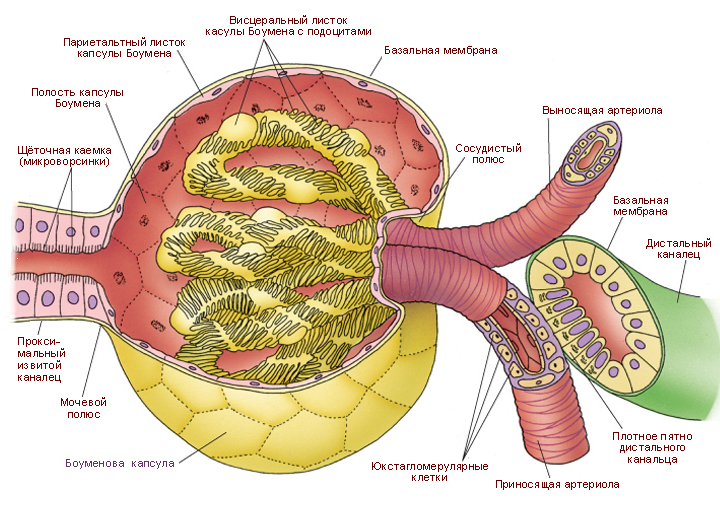
Почечное тельце
Каждое почечное тельце состоит из капиллярного клубочка, покрытого капсулой Боумена-Шумлянского. Эти структуры формируют фильтрационный барьер. Также в почечном тельце различают мочевой и сосудистый полюс.
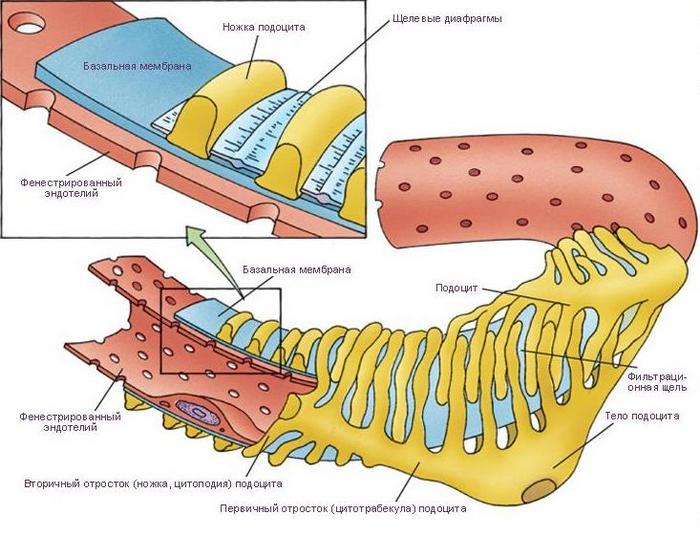
Капиллярный клубочек. Это сеть фенестрированных капилляров, образовавшихся в результате деления приносящей артериолы. Фенестры капилляров прикрыты тонкой диафрагмой, между петлями залегают мезангиальные клетки.
Капсула Боумена-Шумлянского – двустенная эпителиальная капсула, которая в эмбриональном периоде развития образуется в результате расширения слепого конца проксимального извитого канальца. Её внутренняя стенка (висцеральный листок) образована эпителиальными клетками – подоцитами.
Клетки имеют длинные первичные отростки (трабекулы), дающие начало вторичным отросткам – ножкам подоцита. Последние охватывают капилляры клубочка, наподобие пальцев, охватывающих рукоятку метлы, и плотно прилегают к базальной мембране клубочка. Наружная стенка (париетальный листок) представлен однослойным плоским эпителием. Висцеральный и париетальный листки переходят один в другой в месте перехода приносящей и выносящей артериол в капиллярный клубочек (сосудистый полюс). Пространство между висцеральным и париетальным листками известно как мочевое (Боуменово) пространство и содержит ультрафильтрат крови (первичную мочу). Мочевое пространство в области мочевого полюса продолжается в проксимальный извитой каналец нефрона.
Сосудистый полюс – место, где к почечному тельцу подходит питающий сосуд (приносящая артериола), и выходит дренирующий (отводящий) сосуд (выносящая артериола). На противоположной стороне от сосудистого полюса выделяют мочевой полюс – место, от которого начинается проксимальный извитой каналец. К сосудистому полюсу почечного тельца всегда прилежит дистальный извитой каналец этого же нефрона, эпителиальные клетки прилежащей стенки извитого канальца называют плотным пятном (см. ниже).
Фильтрационный барьер. Состоит из структур, разделяющих просвет капилляра и мочевое пространство. К ним относятся: фенестрированный эндотелий капилляров; прилегающая базальная мембрана, общая для эндотелиальных клеток и подоцитов, и фильтрационные щели между ножками подоцитов, покрытые диафрагмой. Фильтрационный барьер проницаем для воды, натрия, мочевины, глюкозы и мелких молекул белка и практически непроницаем для крупных белковых молекул. Таким образом, фильтрационный барьер препятствует попаданию в мочу форменных элементов крови и крупных молекул белка.
Эндотелиальные клетки покрыты слоем отрицательнозаряженных гликопротеинов (гепарансульфатов), которые препятствуют фильтрации крупных анионных белков. Помимо структурных компонентов фильтрационного барьера существуют и другие факторы, ограничивающие проникновение молекул в ультрафильтрат крови, такие как размер молекулы и электрический заряд. Например, фильтрационный барьер хорошо проницаем для позитивнозаряженных или нейтральных молекул размером менее 3,5 нм и практически непроницаем для крупных молекул белка.
Механизм клубочковой фильтрации
Кровь поступает в почечный клубочек по приносящей артериоле. Фильтрация крови из капилляра клубочка через фильтрационный барьер происходит под давлением, фильтрат (первичная моча) поступает в мочевое пространство капсулы Боумена. Каждый компонент фильтрационного барьера (фенестры, диафрагмы, базальная мембрана, фильтрационные щели) участвуют в фильтрации и препятствуют попаданию клеток крови и крупных белковых молекул в мочевое пространство. Молекулы, непрошедшие через фильтрационный барьер и осевшие на базальной мембране, периодически удаляются мезан- гиальными клетками путем фагоцитоза. Оставшийся объем крови выносится из клубочка по более узкому сосуду, выносящей артериоле. Фильтрат из мочевого пространства поступает в проксимальный извитой каналец для дальнейшего процесса мочеобразования. В результате клубочковой фильтрации в сутки у взрослого человека образуется 150-180 литров первичной мочи.
При некоторых заболеваниях, например при гломерулонефрите (аутоиммунном поражении почечных клубочков), сахарном диабете происходят нарушения в работе фильтрационного барьера и его проницаемость повышается. В результате барьер становится проницаем для крупных белковых молекул и даже клеток крови (главным образом, эритроцитов). При лабораторном исследовании мочи в этих случаях определяется протеинурия (белок в моче) и гематурия/эритроцитурия (кровь/эритроциты в моче).
Также фильтрация нарушается (снижается, это называется олигурия) при снижении АД, а при АД ниже 60 мм.рт.ст. клубочковая фильтрация прекращается (анурия).
Мезангий
Между капиллярами клубочка располагается мезангий, который состоит из двух компонентов: мезангиальных клеток и мезангиального матрикса (основное вещество). Мезангиальные клетки являются специализированными перицитами с характеристиками гладких миоцитов и макрофагов. Мезангиальные клетки, располагающиеся за пределами капиллярного клубочка между приносящей и выносящей артериолами и дистальным извитым канальцем, получили название эктрагломерулярные мезангиальные клетки.
Мезангиальные клетки обладают сократительной активностью, способностью к фагоцитозу и пролиферации. Они синтезируют коллаген и другие белки матрикса, секретируют биологически-активные вещества (простагландины и эндотелины). Эндотелин вызывает сокращение приносящей и выносящей артериолы.
Мезангиальные клетки также принимают непосредственное участие в процессе фильтрации, поскольку они:
обеспечивают механическую поддержку капилляров клубочка;
контролируют обновление базальной мембраны капилляров клубочка за счет фагоцитарной и синтетической активности;
регулируют ток крови в капиллярах клубочка за счет сократительной активности;
секретируют простагландины и эндотелины; чувствительны к ангиотензину II.
Проксимальный извитой каналец
Проксимальный извитой каналец представляет собой трубку, которая является продолжением париетального листка капсулы Боумена и выстлана однослойным кубическим эпителием.
Кубические эпителиальные клетки, выстилающие стенку канальца, имеют на апикальной поверхности многочисленные длинные микроворсинки, формирующие щеточную каемку, что увеличивает поверхность всасывания. В проксимальных извитых канальцах всасывается глюкоза, аминокислоты, витамины, соли, вода (85 % от всего объема реабсорбции). Всасывание воды происходит пассивно, уменьшая объем фильтрата примерно в той же пропорции (две трети). Вся глюкоза (за исключением случаев присутствия ее в больших количествах), аминокислоты, ацетоацетат, витамины реабсорбируются с помощью облегченной диффузии. Реабсорбция белка происходит путем пиноцитоза. Клетки канальца содержат большое количество митохондрий, необходимых для энергозатратного процесса реабсорбции, и являются ацидофильными. Митохондрии располагаются между складками базальной цитолеммы и обеспечивают работу калий-натриевых насосов, необходимых для активного транспорта ионов натрия через базальную поверхность клетки. Свернутая часть извитого канальца залегает в корковом веществе и продолжается в прямую часть (также называемую нисходящей частью (коленом) петли Генле и имеющую ту же морфо-функциональную характеристику). Длина проксимального извитого канальца, его свернутой и прямой части, составляет 14 мм. Это самая длинная и наиболее часто встречающаяся на гистологических препаратах часть нефрона в корковом веществе.
Петля Генле
Структура. Петля Генле является продолжением проксимального извитого канальца, сначала располагается в корковом веществе, затем спускается в мозговое вещество и возвращается обратно в корковое вещество, где продолжается в дистальный извитой каналец. Он представляет собой Uобразную эпителиальную трубку, состоящую из тонкого и толстого отдела, нисходящего и восходящего колена. Резкий переход толстой части в тонкую часть петли Генле отражается и на изменении эпителия – кубический эпителий сменяется плоским, а затем опять переходит в кубический.
Функции. Восходящая часть петли Генле обеспечивает осмотический градиент в интерстициальном пространстве мозгового вещества почки. Моча в петле Генле мозгового вещества изотоническая и становится гипертонической ближе к почечному сосочку.
- Нисходящая часть – это начальная часть петли Генле, которая пассивно поддерживает градиент. Из толстого отдела нисходящей части в тонкий отдел поступает изотонический фильтрат (первичная моча). Нисходящая часть проницаема воды и непроницаема для ионов натрия. По мере прохождения фильтрата по нисходящей части петли Генле вода уходит по осмотическому градиенту концентрации в интерстициальное пространство. Фильтрат становится более гипертоническим, и объем его уменьшается.
Восходящая часть петли Генле активно участвует в установлении градиента. Восходящая часть непроницаема для воды. Эпителиальные клетки, выстилающие толстый отдел восходящей части напоминают клетки дистального извитого канальца. Они содержат Na/K/Cl¯насос, который непрерывно выталкивает в интерстициальную жидкость вокруг канальцев эти ионы в пропорции 1:1:2. Таким образом, насос увеличивает концентрацию солей (осмолярность) в интерстиции. Вода не может проникнуть в интерстиций вместе с солями и растворить их, поскольку эта часть петли непроницаема для воды. По мере продвижения фильтрата по направлению к дистальным извитым канальцам, происходит удаление солей (но не воды) клетками, выстилающими эту часть, в результате чего фильтрат становится изо- или гипотоническим. Важность осмотического градиента в образовании гипертонической мочи становится понятной после ознакомления с процессами, происходящими в собирательных трубочках (см. ниже).
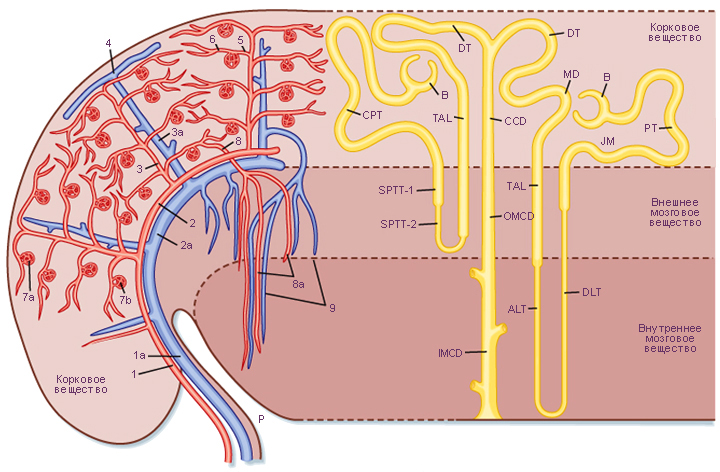
Кортикальные и юкстамедуллярные нефроны
Почечные тельца располагаются на всем протяжении коркового вещества. Большинство нефронов являются кортикальными (корковыми), а 15 % , расположенных ближе к мозговому веществу, называются юкстамедуллярными нефронами. У последних толстый отдел нисходящей части петли Генле короткий, а тонкий отдел – длинный, и проникает глубоко в мозговое вещество. Юкстамедуллярные нефроны играют важнейшую роль в создании осмотического градиента в интерстиции мозгового вещества.
Значение прямых сосудов. От выносящих артериол юкстамедуллярных нефронов отходят преимущественно прямые сосуды. Нисходящие прямые сосуды несут изотоническую кровь в мозговое вещество. В отличие от петли Генле, избирательно проницаемой для солей и воды на разных участках, и нисходящие, и восходящие прямые сосуды одинаково проницаемы для солей и воды на всем протяжении. Пассивный обмен солями и водой между прямыми сосудами и интерстицием называется механизмом обратного обмена. При вступлении нисходящего прямого капилляра в мозговое вещество из плазмы крови вследствие прогрессирующего повышения осмотического давления интерстиция выходит путем осмоса вода, а обратно входят путем диффузии хлористый натрий и мочевина. В восходящей части прямого капилляра происходит обратный процесс. Благодаря этому механизму осмотическая концентрация плазмы, выходящей из почек, остается стабильной независимо от концентрации плазмы, поступающей в них. Поскольку все перемещения растворенных веществ и воды происходят пассивно, противоточный обмен в прямых сосудах происходит без затрат энергии.
Диуретики, такие как фуросемид (лазикс), оказывают угнетающее действие на работу Na
/K /Cl¯насоса, вследствие чего снижается реабсорбция NaCl и увеличивается его выведение с мочой.
Поскольку это снижает осмолярность интерстиция мозгового вещества, в результате увеличивается выведение воды с мочой.
Дистальный извитой каналец
Конечный отдел нефрона залегает в корковом веществе. Эпителиальные клетки, выстилающие дистальные извитые канальцы, кубической формы, не имеют микроворсинок, поэтому создается впечатление более широкого просвета этих канальцев на гистологическом препарате. Ядра клеток смещены к апикальной поверхности за счет многочисленных митохондрий, связанных с инвагинациями базальной мембраны (данная особенность указывает на участие их в транспорте ионов). Эти клетки – более базофильные по сравнению с эпителиальными клетками проксимальных канальцев. Как было сказано выше, дистальный извитой каналец обязательно подходит к сосудистому полюсу почечного тельца своего нефрона, прилежащие к почечному тельцу клетки дистального извитого канальца расположены очень плотно друг к другу и формируют диск – плотное пятно. Клетки плотного пятна чувствительны к содержанию ионов натрия и объему воды в просвете дистального извитого канальца и способны передавать сигнал о высоком содержании натрия юкстагломерулярным клеткам, которые в ответ начинают секрецию ренина (см. «юкстагломерулярный аппарат»). Клетки могут также регулировать рН путем секреции ионов водорода и аммония в просвет канальца.
Собирательные трубочки и сосочковые протоки
Структура. На разрезе легко можно отличить собирательные трубочки и сосочковые протоки от проксимальных и дистальных извитых канальцев. Клетки, выстилающие стенку собирательных трубочек, кубические, а сосочковых протоков – столбчатые. Они выглядят прозрачными или бледными вследствие слабого окрашивания цитоплазмы.
Функция. В располагающиеся в корковом веществе собирательные трубочки поступает гипотоническая или изотоническая моча, которая далее следует в сосочковые протоки. Последние проникают в мозговое вещество и открываются на верхушке сосочка в маленькую чашечку. В собирательных трубочках происходит заключительный этап образования гипертонической мочи: предсердный натрийуретический фактор повышает выведение (экскрецию) натрия, под действием альдостерона (гормона коркового вещества надпочечников) происходит реабсорбция натрия и секреция калия. Под действием гормона задней доли гипофиза – антидиуретического гормона гипофиза (АДГ, или вазопрессин), собирательные трубочки становятся проницаемыми для воды, в результате здесь происходит пассивная диффузия воды в сторону гипертонического интерстиция мозгового вещества. Осмолярность мочи повышается, она становится гипертонической, объем мочи уменьшается. Без АДГ собирательные трубочки непроницаемы для воды, и образуется большое количество гипо- или изотонической мочи. Без гипертонического градиента в интерстиции мозгового вещества, создаваемого восходящей частью петли Генле, даже в присутствии АДГ, избыток воды не удалялся бы из мочи в собирательных трубочках.
Интерстициальные клетки
Интерстициальные клетки почки располагаются в пространстве между почечными канальцами и сосудами; представлены в основном фибробластами коркового и мозгового вещества, которые поддерживают структуру органа. Среди них также различают секреторные интерстициальные клетки, которые вырабатывают эритропоэтин, простагландины и простациклин.
Юкстагломеруллярный аппарат (ЮГА)
Располагается в области сосудистого полюса между приносящей и выносящей артериолой и играет важнейшую роль в регуляции кровотока через почку и артериального давления в целом.
Юкстагломерулярный аппарат образован:
юкстагломерулярными клетками – видоизмененные гладкомышечными клетками (ГМК) стенки приносящей артериолы и секретируют ренин;
клетками плотного пятна дистальных извитых канальцев;
экстрагломерулярными мезангиальными клетками.
Клетки плотного пятна регистрируют концентрацию ионов натрия в просвете извитого канальца. При снижении концентрации натрия и в дистальном извитом канальце клетки плотного пятна заставляют расшириться приносящие артериолы и передают сигнал к секреции ренина юкстагломерулярным клеткам. Кроме того, активация симпатической нервной системы стимулирует выделение ренина через активацию бета-1-рецепторов.
Уменьшение диаметра приносящей артериолы приводит к уменьшению скорости клубочковой фильтрации (СКФ), что ведет к уменьшению концентрации ионов натрия и хлорида в фильтрате: — снижение артериального давления сопровождается снижением венозного давления и, как следствие, снижением давления в перитубулярных капиллярах. В результате уменьшается капиллярное гидростатическое давление, что приводит к увеличению поглощения ионов натрия в проксимальных канальцах. Т.о. снижение артериального давления приводит к уменьшению концентрации хлорида натрия в дистальных канальцах, где находится плотное пятно.
Клетки плотного пятна реагируют на это снижение двумя путями: 1)расширяется приносящая артериола за счет уменьшения ее резистентности, что компенсирует снижение гидростатического давления в клубочках, вызванное падением артериального давления — кровоток через клубочек усиливается, СКФ восстанавливается; 2)клетки macula densa высвобождают простагландины, которые стимулируют юкстагломерулярные клетки к секреции ренина в кровоток.
Также юкстагломерулярные клетки, как барорецепторы, реагируют на снижение кровяного давления в приносящей артериоле и в ответ на это начинают секретировать ренин.
Ренин (фермент) гидролизует ангиотензиноген крови, в результате чего образуется ангиотензин I. В легких под действием ангиотензинпревращающего фермента ангиотензин I преобразуется в ангиотензин II. Ангиотензин II – мощный вазоконстриктор, он повышает кровяное давление и стимулирует выработку альдостерона корковым веществом надпочечников, вследствие чего усиливается реабсорбция натрия в дистальных извитых канальцах, вазопрессина, усиливающего реабсорбцию воды в собирательных трубочках и вызывающего спазм сосудов, а также вызывает чувство жажды. Задержка в организме натрия и воды увеличивает объем циркулирующей крови и в итоге повышает артериальное давление. Повышенное кровяное давление приводит к расширению приносящей артериолы, соответственно юкстагломерулярные клетки растягиваются и выработка ренина прекращается. Функция экстрагломерулярных мезангиальных клеток до конца неизвестна. Таким образом, снижение артериального давления является стимулом для активации ЮГА, что приводит к расширению приносящих артериол, увеличивая скорость клубочковой фильтрации из-за большего притока крови к клубочку, и высвобождению ренина, который через систему ренин-ангиотензин вызывает сужение выносящих артериол, что в конечном итоге увеличивает гидростатическое давление в клубочках. Весь механизм, таким образом, обеспечивает поддержание постоянной скорости клубочковой фильтрации.
Краткое резюме. По артериальным сосудам кровь поступает в клубочек почечного тельца. В почечном тельце происходит фильтрация крови с образованием первичного фильтрата. Далее фильтрат направляется в проксимальные извитые канальцы, где происходит реабсорбция глюкозы, аминокислот, ацетоацетата, мелких белковых молекул, витаминов, натрия и воды. Затем жидкость поступает в петлю Генле. Этот отдел нефрона устанавливает осмотический градиент мозгового вещества. Из петли Генле фильтрат перемещается в дистальные извитые канальцы. Здесь устанавливается водно-солевой баланс между кровью и мочой и благодаря клеткам плотного пятна в процесс включается ЮГА. Далее, под действием антидиуретического гормона собирательные протоки становятся проницаемыми для воды, а под влиянием альдостерона усиливается реабсорбция ионов натрия. После выхода лишней воды в интерстиций мозгового вещества, образовавшаяся гипертоническая моча поступает в малые чашечки. В результате за сутки из 180 литров первичной мочи образуется 1,5-2 литра конечной (вторичной) мочи.
МОЧЕВЫВОДЯЩИЕ ПУТИ
Почечные чашечки и лоханка
Стенка почечной чашечки и почечной лоханки образована слизистой, мышечной и адвентициальной оболочками. Подслизистая основа отсутствует.
Эпителий слизистой оболочки – переходный.
Мочеточники
Мочеточники выводят мочу из почечных лоханок в мочевой пузырь. Строение стенки такое же, как и у почечной лоханки. Мышечная оболочка мочеточника в верхней части состоит из двух слоев: продольного и кругового, а в нижней части, при впадении в мочевой пузырь, добавляется третий продольный слой.
Мочевой пузырь
Представляет собой растяжимый мышечный мешок, выстланный переходным эпителием. Строение стенки мочевого пузыря сходно со строением стенки мочеточника, почечной лоханки и чашечек, но мышечная оболочка здесь более выраженная. Гладкомышечные волокна имеют различное направление, а в области отверстия уретры формируют непроизвольный внутренний сфинктер мочеиспускательного канала.
Мочеиспускательный канал
Представлен трубкой, которая служит для выведения мочи из мочевого пузыря наружу. Мужской мочеиспускательный канал отличается от женского длиной, выстилающим эпителием и функцией.
Мужской мочеиспускательный канал: длина около 20 см, выводит мочу и сперму. Имеет три части:
Предстательная часть: верхняя часть, выходящая из шейки мочевого пузыря. Проходит через предстательную железу; выстлана переходным эпителием. Продолжается в перепончатую часть мочеиспускательного канала. В предстательную часть открываются протоки предстательной железы и семявыбрасывающие протоки.
Перепончатая часть: самая короткая часть мочеиспускательного канала. Проходит через мочеполовую диафрагму, где окружающие ее поперечнополосатые мышечные волокна формируют произвольный наружный сфинктер мочеиспускательного канала. Перепончатая часть выстлана многослойным и псевдомногослойным столбчатым эпителием.
Продолжается в губчатую часть мочеиспускательного канала.
Губчатая часть: проходит через губчатое тело и выстлана псевдомногослойным цилиндрическим эпителием. В области луковицы полового члена в эту часть канала открываются протоки бульбоуретральных желез. В области головки полового члена мочеиспускательный канал расширяется, образуя ладьевидную ямку.
Здесь псевдомногослойный столбчатый эпителий сменяетсямногослойным плоским неороговевающим эпителием. В губчатую часть открываются протоки расположенных здесь многочисленных слизистых желез Литтре. Мужской мочеиспускательный канал заканчивается наружным отверстием мочеиспускательного канала на головке полового члена.
Женский мочеиспускательный канал: длина около 4 см, выводит только мочу; выстлан переходным и многослойным цилиндрическим эпителием. В слизистой имеются уретральные железы и лакуны. Ближе к отверстию мочеиспускательного канала эпителий переходит в многослойный плоский неороговевающий. Нижняя часть женского мочеиспускательного канала окружена наружным произвольным сфинктером мочеиспукательного канала, образованным поперечно-полосатыми мышцами мочеполовой диафрагмы.
ПРЕПАРАТЫ
Почка
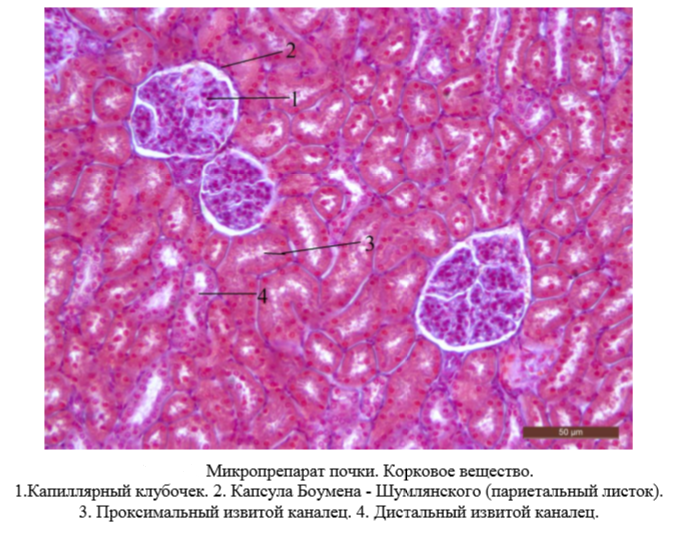
Необходимо уметь различать на микроскопическом уровне корковое и мозговое вещество почки, основные отделы нефрона, собирательные трубочки.
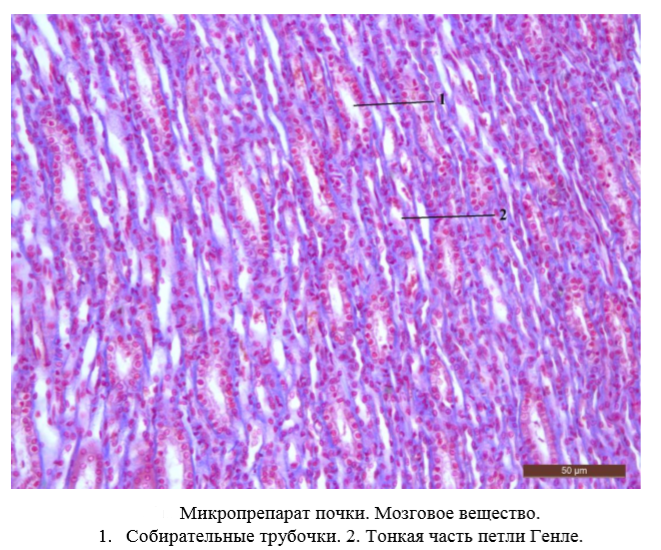
На малом увеличении необходимо изучить общий план строения почки. Найти капсулу почки, корковое и мозговое вещество. Корковое вещество располагается на периферии почки под капсулой сплошным слоем, в котором определяются почечные тельца, а также проксимальные и дистальные извитые канальцы нефрона. В более светлом мозговом веществе располагаются петли Генле, собирательные трубочки.
На большом увеличении в почечных тельцах можно различить капиллярный клубочек, полость капсулы Боумена- Шумлянского, её внутренний и наружный листки. Большую площадь коркового вещества занимают проксимальные извитые канальцы. Они имеют узкий просвет, оксифильную цитоплазму, щеточную каемку на апикальной поверхности клеток и базальную исчерченность в базальной части клеток. Дистальные извитые канальцы определяются по прозрачной цитоплазме, более широкому просвету и отсутствию щеточной каемки. В мозговом веществе почки располагается преимущественно тонкая часть петли Генле и собирательные трубочки. Просвет тонкой части петли Генле менее выраженный, чем у проксимальных извитых канальцев, выстлан однослойным плоским эпителием. Собирательные трубочки характеризуются широким просветом и кубическим эпителием.
Мочеточник
Необходимо уметь различать на микроскопическом уровне слизистую, подслизистую, мышечную и адвентициальную оболочки.
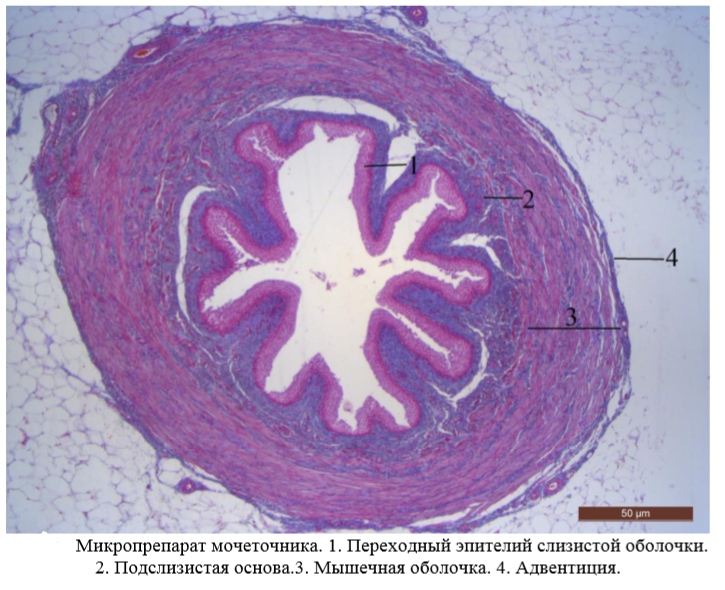
На малом увеличении необходимо изучить общий план строения мочеточника. Просвет органа имеет звездчатый вид. Слизистая оболочка образует глубокие складки благодаря наличию подслизистой основы.
На большом увеличении необходимо изучить слизистую оболочку, которая состоит из переходного эпителия и собственной пластинки слизистой, представленной рыхлой волокнистой соединительной тканью. Мышечная пластинка слизистой отсутствует. Подслизистая основа также образована рыхлой волокнистой соединительной тканью. В мышечной оболочке различают два слоя гладкой мышечной ткани: внутренний продольный и наружный циркулярный. У места впадения мочеточника в мочевой пузырь появляется третий продольный мышечный слой. Адвентициальная оболочка представлена рыхлой волокнистой соединительной тканью.
Мочевой пузырь
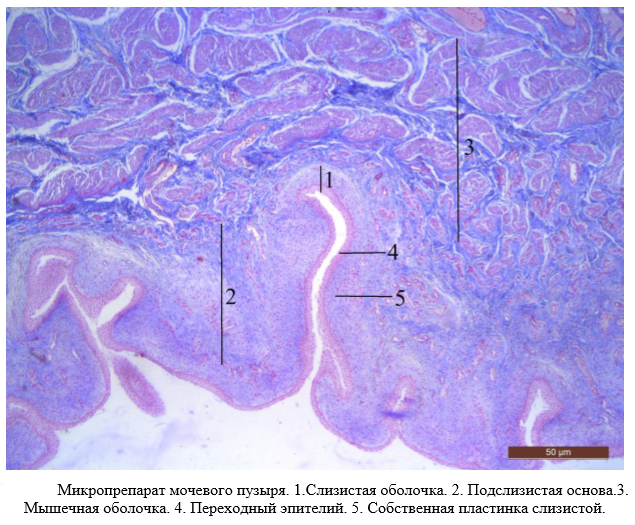
Необходимо уметь различать на микроскопическом уровне слизистую, подслизистую, мышечную и наружную адвентициальную или серозную оболочки. На малом увеличении необходимо изучить общий план строения стенки мочевого пузыря.
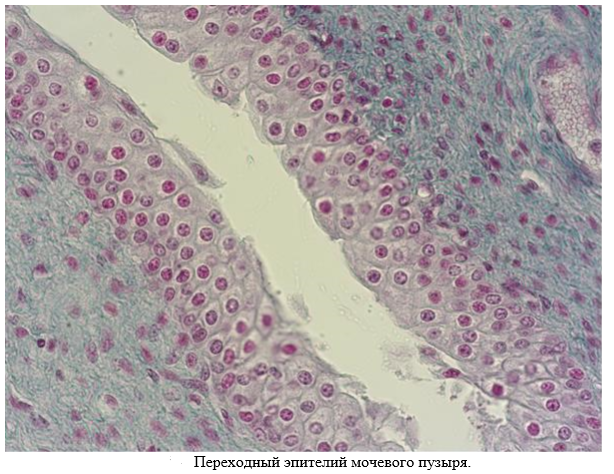
На большом увеличении изучить слизистую оболочку с переходным эпителием и собственной пластинкой слизистой, представленной рыхлой волокнистой соединительной тканью. Слизистая оболочка собирается в складки. Подслизистая основа представлена рыхлой волокнистой соединительной тканью, которая отсутствует в области мочепузырного треугольника. Мышечная оболочка, в отличие от мочеточника, состоит из трёх слоев гладкой мышечной ткани: внутренний – продольный, средний – циркулярный и наружный – продольный. Серозная оболочка покрывает заднюю стенку и вершину мочевого пузыря. Она образована рыхлой волокнистой соединительной тканью, покрытой мезотелием. Остальную поверхность органа покрывает адвентиция.
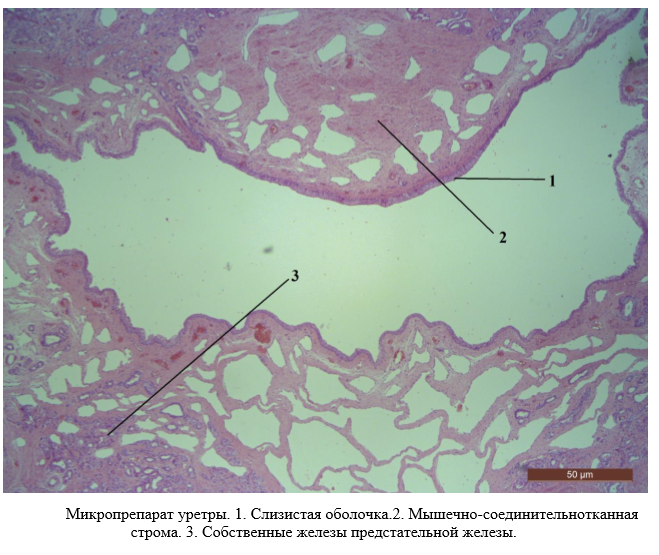
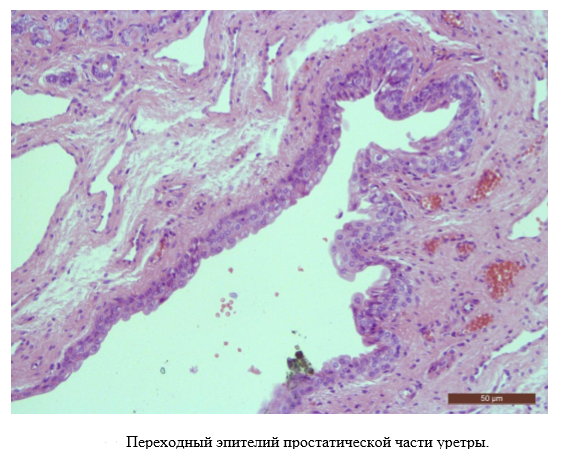
Уретра (предстательная часть)
Необходимо уметь различать на микроскопическом уровне слизистую оболочку, выстланную переходным эпителием. Под слизистой оболочкой уретры располагается мышечно-соединительнотканная строма. Простатическая часть уретры тесно связана с предстательной железой. На препарате отчетливо определяются собственные железы простаты.